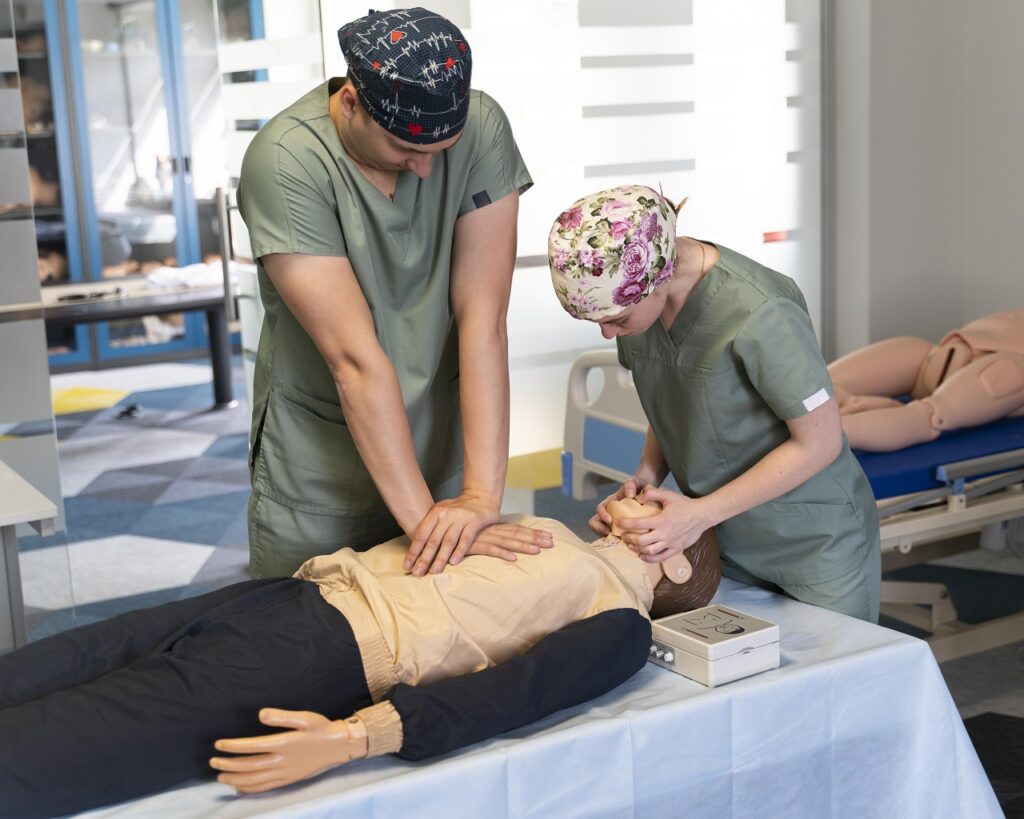
医療現場で注目を集める応援ナースという働き方。この記事では、応援ナースの基礎知識から実践的なアドバイスまで、現役看護師の経験を交えながら詳しくお伝えします。2024年の最新情報と共に、あなたの理想の看護師ライフを実現するためのガイドをご紹介します。
この記事で分かること
- 応援ナースの仕組みと看護師として働く際の実践的なポイント
- 具体的な給与体系と待遇に関する最新情報
- 応援ナースに必要なスキルと準備すべきこと
- 実際の看護師の体験談と具体的な成功事例
- 理想的な職場の選び方と効果的な活用方法
この記事を読んでほしい人
- 育児や介護と仕事の両立を目指している看護師
- より高い収入を目指している看護師
- 働き方の選択肢を広げたい看護師
- キャリアアップを検討している看護師
応援ナースとは?基礎知識と最新動向

医療現場における人材不足や働き方改革の推進により、応援ナースの需要は年々増加しています。ここでは応援ナースの基本的な仕組みから、最新の動向までを詳しく解説します。
応援ナースの定義と特徴
応援ナースとは、医療機関の繁忙期や緊急時に、短期間または期間限定で派遣される看護師のことを指します。一般的な派遣看護師との大きな違いは、より柔軟な勤務形態と、比較的短期間での派遣が可能な点にあります。
勤務形態の多様性
勤務期間は数日から数ヶ月まで幅広く選択が可能です。日勤のみ、夜勤のみ、週末限定など、ライフスタイルに合わせた働き方を選べることが特徴です。さらに、緊急時の対応や季節性の需要にも柔軟に対応できる体制が整っています。
給与体系の特徴
一般的な常勤職と比較して高めの時給設定となっており、地域や施設によって異なりますが、基本時給に加えて各種手当が充実しています。特に、夜勤や休日勤務の場合は、さらに割増された給与体系となっています。
医療現場における応援ナースの役割
現代の医療現場において、応援ナースは非常に重要な役割を担っています。人材不足の解消だけでなく、医療の質の維持向上にも貢献しています。
繁忙期の人員補強
インフルエンザの流行期や年末年始などの繁忙期には、固定の人員だけでは対応が難しい状況が発生します。そのような時期に、即戦力として活躍することが期待されています。
緊急時の人員確保
災害時や感染症の流行など、予期せぬ事態が発生した際の人員確保にも重要な役割を果たしています。特に、2024年現在も続くコロナ禍において、その重要性は一層高まっています。
最新の市場動向と需要
2024年現在、応援ナースの市場は著しい成長を続けています。その背景には、以下のような社会的要因があります。
医療機関の働き方改革
医師の働き方改革に伴い、看護師の勤務体制も見直しが進んでいます。労働時間の適正化や夜勤回数の調整など、より効率的な人員配置が求められています。
地域医療の課題
地方における医療人材の不足は深刻な問題となっています。応援ナースは、この地域格差を埋める重要な役割を担っており、特に過疎地域での需要が高まっています。
応援ナースに求められる資質
経験と専門性を活かしながら、新しい環境に素早く適応することが求められます。
臨床経験とスキル
一般的に3年以上の実務経験が求められますが、配属される部署や役割によって必要な経験年数は異なります。特に急性期病棟では、より豊富な経験が求められる傾向にあります。
コミュニケーション能力
短期間で新しい環境に適応し、チームの一員として機能するために、高いコミュニケーション能力が必要です。特に、申し送りや多職種連携の場面では、的確な情報伝達が求められます。
今後の展望と課題
応援ナースを取り巻く環境は、今後さらなる変化が予想されます。
デジタル化への対応
電子カルテの普及や医療ICTの発展により、システムへの適応力も重要になってきています。各施設で異なるシステムに対応できる柔軟性が求められています。
キャリア形成の可能性
応援ナースとしての経験は、キャリアの幅を広げる機会となります。様々な医療現場で得た知識や技術は、将来的なキャリアアップにつながる貴重な経験となります。
法制度と資格要件
応援ナースとして働くためには、いくつかの重要な要件があります。
必要な資格と登録
看護師免許の保持は必須条件です。さらに、派遣元の企業や施設によっては、追加の資格や研修が求められる場合もあります。
雇用形態と契約
派遣契約や請負契約など、様々な雇用形態があります。それぞれの特徴を理解し、自身のニーズに合った形態を選択することが重要です。
このように、応援ナースは現代の医療現場において不可欠な存在となっています。次のセクションでは、より具体的なメリットとデメリットについて詳しく解説していきます。
応援ナースのメリット・デメリット

応援ナースという働き方には、様々なメリットとデメリットがあります。ここでは、実際の現場経験に基づいて、それぞれの特徴を詳しく解説していきます。ご自身の状況に最適な選択ができるよう、各項目を具体的に見ていきましょう。
応援ナースの主なメリット
応援ナースには、通常の常勤職では得られない多くのメリットがあります。収入面での優位性だけでなく、キャリア形成においても大きな利点があります。
収入面での優位性
一般的な常勤看護師と比較して、20〜40%増の時給設定が一般的です。2024年現在、都市部では日勤で時給2,500〜3,500円、夜勤では3,000〜4,500円程度の設定となっています。さらに、交通費や宿泊費が別途支給されるケースも多く、実質的な収入は更に増加します。
柔軟な働き方の実現
勤務日数や時間帯を自身で選択できることは、大きな利点です。育児や介護との両立を目指す看護師にとって、この柔軟性は非常に重要です。平日のみの勤務や、逆に週末だけの勤務など、ライフスタイルに合わせた働き方を選択できます。
多様な経験機会
様々な医療機関で勤務することで、幅広い経験を積むことができます。異なる医療機器や治療法、看護手順に触れることは、専門性の向上につながります。また、各施設の優れた取り組みを学ぶことで、自身の看護の質も向上させることができます。
考慮すべきデメリット
一方で、応援ナースにはいくつかの課題もあります。これらを事前に理解し、適切な対策を講じることが重要です。
環境変化への適応
施設が変わるたびに、新しい環境に適応する必要があります。電子カルテのシステムや業務手順が施設ごとに異なることも多く、その都度の学習が必要となります。特に派遣開始直後は、通常以上の心理的負担がかかる可能性があります。
人間関係の構築
短期間での勤務となるため、深い人間関係を築くことが難しい場合があります。また、常勤スタッフとの間に距離を感じることもあります。このため、コミュニケーション能力の向上と、適切な距離感の保持が重要になってきます。
福利厚生面での課題
雇用形態によっては、社会保険や有給休暇などの福利厚生が常勤職と比べて限定的になる可能性があります。長期的なキャリアプランを考える際には、この点も考慮に入れる必要があります。
効果的な活用方法
これらのメリット・デメリットを踏まえた上で、効果的な活用方法を考えていきましょう。
事前準備の重要性
新しい環境での勤務に備えて、基本的な看護技術の再確認や、一般的な電子カルテシステムの操作方法の復習などを行っておくことが推奨されます。また、各施設の特徴や規模、診療科の特性なども事前に調べておくと良いでしょう。
コミュニケーション戦略
短期間で効果的なコミュニケーションを図るために、積極的な姿勢と謙虚な態度のバランスが重要です。特に申し送りの際には、要点を簡潔に伝える技術が求められます。
成功のための心構え
応援ナースとして成功するためには、いくつかの重要な心構えが必要です。
柔軟な対応力の育成
様々な環境に適応できる柔軟性を身につけることが重要です。各施設の方針や手順を素早く理解し、それに応じた対応ができる能力が求められます。
継続的な学習姿勢
医療技術や知識は日々進歩しています。常に新しい情報をキャッチアップし、自己研鑽を続けることが、応援ナースとしての価値を高めることにつながります。
長期的なキャリア形成の視点
応援ナースとしての経験は、長期的なキャリア形成において重要な意味を持ちます。
専門性の向上機会
様々な医療機関での勤務経験は、専門的なスキルの向上に大きく寄与します。例えば、大学病院での最新の治療法の習得や、専門病院での特殊な医療機器の操作経験など、通常の単一施設では得られない多様な学習機会があります。
キャリアの方向性の発見
複数の医療現場を経験することで、自身の適性や興味のある分野を見つけやすくなります。救急医療に向いていることに気づいたり、緩和ケアに強い関心を持つようになったりと、将来のキャリアの方向性を見出すきっかけとなることも多いです。
ワークライフバランスへの影響
応援ナースの働き方は、個人の生活設計に大きな影響を与えます。
生活リズムの設計
勤務のスケジュールを自身で調整できることで、プライベートの予定を優先した生活設計が可能になります。例えば、子どもの学校行事に合わせた勤務調整や、介護が必要な家族の通院に合わせた休暇取得などが柔軟に行えます。
心身の健康管理
集中的に働く期間と休養期間を設けることで、心身の健康管理がしやすくなります。特に、バーンアウト予防の観点からも、この働き方のメリットは大きいと言えます。
経済面での詳細分析
収入面でのメリットについて、より詳しく見ていきましょう。
収入の最適化戦略
繁忙期や特殊な勤務時間帯を選んで働くことで、より高い収入を得ることが可能です。例えば、年末年始や大型連休期間は、通常の1.5〜2倍程度の時給設定となることも珍しくありません。
経費面での優位性
交通費や宿泊費が別途支給されることに加え、確定申告時の経費計上なども可能です。これにより、実質的な手取り収入を増やすことができます。
技術面での成長機会
応援ナースは、技術面での成長に独特の機会を提供します。
多様な医療機器への対応
各医療機関で使用される様々な医療機器や電子カルテシステムを経験することで、適応力と技術力が向上します。これは、将来的なキャリアにおいて大きな強みとなります。
診療科横断的な経験
複数の診療科での勤務経験により、総合的な看護スキルを身につけることができます。これは、特に救急医療や総合診療の場面で活きてきます。
今後のキャリアへの影響
応援ナースとしての経験は、将来のキャリア選択に大きな影響を与えます。
管理職への道
様々な医療機関での経験は、将来的な看護管理職としてのキャリアにも活かせます。異なる組織での業務経験は、マネジメントスキルの向上につながります。
専門性の確立
特定の分野に特化した派遣を選択することで、その分野のスペシャリストとしてのキャリアを築くことも可能です。
このように、応援ナースには多面的なメリットとデメリットがありますが、適切な準備と心構えがあれば、充実したキャリアを築くことができます。次のセクションでは、具体的な給与体系と収入例について詳しく見ていきましょう。
給与体系と収入例

応援ナースの給与は、一般的な常勤看護師と比較して高水準に設定されています。ここでは、2024年現在の最新の給与データと実際の収入例を、地域や勤務形態ごとに詳しく解説していきます。
基本給与体系の詳細
応援ナースの給与は、時給制を基本としており、勤務時間帯や曜日によって異なる設定となっています。
時給の基本設定
平日日勤帯の基本時給は、都市部では2,500円から3,500円が一般的です。地方部では2,300円から3,000円程度となっており、地域による差が見られます。経験年数や保有資格によって、さらに100円から500円程度の上乗せが期待できます。
特殊勤務の給与体系
夜勤帯は基本時給の1.25倍から1.5倍、休日勤務は1.35倍から1.6倍という設定が一般的です。さらに、年末年始やゴールデンウィークなどの特別期間は、基本時給の2倍以上となるケースもあります。
地域別の収入比較
地域によって給与水準は大きく異なります。これは地域の物価や医療機関の規模、需要と供給のバランスなどが影響しています。
都市部の収入例
東京、大阪、名古屋などの大都市圏では、月収40万円から50万円程度を見込むことができます。特に専門性の高い診療科や、救急対応が必要な部署では、さらに高い収入となることも多いです。
地方部の収入例
地方都市では、月収35万円から45万円程度が一般的です。ただし、医療人材が不足している地域では、都市部と同等かそれ以上の給与が設定されているケースもあります。
診療科別の給与特性
配属される診療科によっても、給与に違いが生じます。
高度専門領域の給与
救命救急センターやICU、手術室などの特殊部署では、基本時給に1,000円から1,500円程度の特殊手当が加算されることが一般的です。また、がん専門病院や小児専門病院などでも、同様の専門手当が設定されています。
一般病棟の給与
一般病棟での勤務は基本時給がベースとなりますが、夜勤専従や休日専従などの特定の勤務形態を選択することで、より高い収入を得ることができます。
収入を最大化するための戦略
効率的な勤務計画を立てることで、収入を最適化することが可能です。
効果的な勤務シフトの組み方
夜勤と日勤を組み合わせることで、月収を最大化することができます。例えば、週3回の夜勤と週2回の日勤を組み合わせることで、月収50万円以上を達成している看護師も少なくありません。
特殊期間の活用
年末年始やゴールデンウィークなどの特別期間に集中的に勤務することで、通常の1.5倍から2倍の収入を得ることができます。これらの期間は早めに予約が埋まってしまうため、計画的な申し込みが重要です。
付帯手当と福利厚生
基本給与以外にも、様々な手当や福利厚生が用意されています。
各種手当の内容
交通費は実費支給が一般的で、遠方からの勤務の場合は宿泊費も支給されます。また、勤務時間が深夜に及ぶ場合のタクシー代支給や、特定の資格保有者への資格手当なども設定されています。
これらの給与体系を理解し、自身の生活スタイルに合わせた勤務計画を立てることで、理想的な収入を実現することが可能です。次のセクションでは、応援ナースに必要なスキルと心構えについて詳しく見ていきましょう。
必要なスキルと心構え

応援ナースとして活躍するためには、通常の看護師以上の専門性とスキルが求められます。ここでは、成功のために必要不可欠なスキルと心構えについて、実践的な観点から詳しく解説していきます。
臨床経験とスキルの要件
応援ナースに求められる臨床経験は、一般的に3年以上とされています。ただし、これは最低限の基準であり、より専門的な現場では更なる経験が必要となります。
基本的な臨床スキル
フィジカルアセスメントや基本的な看護技術は、どの現場でも即座に実践できるレベルが求められます。特に、バイタルサインの的確な評価や、緊急時の初期対応能力は必須となります。
また、それぞれの手技の根拠を理解し、異なる環境でも適切に応用できる能力が重要です。
専門分野のスキル
配属される診療科に応じて、特定の専門スキルが要求されます。例えば、ICUでは人工呼吸器の取り扱いや、循環器系の モニタリング技術が必須となります。手術室では、手術の進行に合わせた機器の準備や、無菌操作の徹底が求められます。
コミュニケーション能力の重要性
短期間で新しい環境に溶け込み、効果的なチーム医療を実践するためには、高度なコミュニケーション能力が不可欠です。
効果的な報告・連絡・相談
SBAR(Situation、Background、Assessment、Recommendation)などの標準化されたコミュニケーションツールを活用し、簡潔かつ的確な情報伝達ができることが重要です。特に、緊急性の高い状況での明確な意思疎通能力は、患者の安全に直結します。
チーム内での関係構築
初めて働く環境でも、速やかにチームの一員として機能する必要があります。そのためには、積極的な挨拶や自己紹介、謙虚な姿勢での質問など、基本的なコミュニケーションスキルが重要となります。
適応力と学習能力
新しい環境への順応性は、応援ナースにとって最も重要なスキルの一つです。
環境変化への対応力
各医療機関で異なる電子カルテシステムや医療機器への迅速な適応が求められます。事前の情報収集や、マニュアルの効率的な理解など、短時間で業務に適応するための戦略が必要です。
継続的な学習姿勢
医療技術や知識は日々進歩しているため、常に最新の情報をキャッチアップする必要があります。学会や研修への参加、専門誌の定期購読など、自己啓発の習慣化が重要です。
メンタル面での準備
応援ナースとして働く上で、強靭なメンタリティの構築は不可欠です。
ストレス管理能力
環境の変化や新しい人間関係による精神的負担は避けられません。そのため、効果的なストレス解消法を持ち、心身の健康管理を徹底することが重要です。定期的な運動や趣味の時間確保など、自己のメンテナンス方法を確立しておく必要があります。
積極的な問題解決姿勢
課題に直面した際も、前向きに解決策を見出す姿勢が求められます。分からないことは素直に質問し、必要な情報を収集する積極性が重要です。
組織理解と順応性
各医療機関の文化や方針を理解し、それに適切に対応する能力も重要です。
組織文化への理解
それぞれの医療機関には独自の文化や価値観があります。これらを理解し、尊重する姿勢が、スムーズな業務遂行につながります。特に、施設特有の規則や慣習への配慮は不可欠です。
柔軟な対応力
状況に応じて自身の看護スタイルを柔軟に調整できることが重要です。標準化された手順であっても、施設ごとの方針に従って適切に実施する必要があります。
専門的スキルの向上方法
応援ナースとして活躍し続けるためには、計画的なスキルアップが欠かせません。
効果的な学習計画
年間の学習計画を立て、計画的にスキルアップを図ることが重要です。オンライン研修や学会参加、専門資格の取得など、具体的な目標を設定することで、着実なスキル向上が期待できます。
また、各種セミナーやワークショップへの参加も、新しい技術や知識の習得に効果的です。
最新医療技術への対応
医療技術は日進月歩で進化しています。新しい医療機器の操作方法や、最新の治療プロトコルなどを、積極的に学んでいく必要があります。特に、人工呼吸器や透析装置など、高度な医療機器の操作スキルは、事前の十分な訓練が重要です。
リスクマネジメント能力
医療安全の観点から、高度なリスクマネジメント能力が求められます。
インシデント予防
新しい環境での業務には、常にリスクが伴います。そのため、施設ごとのインシデントレポートシステムの理解や、リスク予測能力の向上が重要です。特に、医療機器の使用方法や与薬手順など、重要な業務については、必ず確認を徹底する習慣をつける必要があります。
緊急時の対応力
急変時や災害時など、緊急事態への対応力も重要です。各施設の緊急時対応マニュアルを事前に確認し、必要な機器や薬剤の設置場所を把握しておくことが求められます。また、定期的な救急蘇生訓練への参加も推奨されます。
効果的な情報管理能力
多様な環境で働く上で、的確な情報管理能力は不可欠です。
記録の標準化
施設が変わっても、常に正確で分かりやすい看護記録を作成する能力が求められます。SOAP形式など、標準化された記録方法を確実に実践できることが重要です。また、各施設の記録システムへの迅速な適応も必要となります。
情報セキュリティの意識
患者情報の取り扱いには、特に慎重な対応が必要です。個人情報保護法や各施設の情報管理規定を遵守し、適切な情報管理を行うことが求められます。
キャリア管理とスキルの可視化
長期的な視点でのキャリア管理も重要な要素です。
スキルの棚卸し
定期的に自身のスキルを評価し、強みと弱みを把握することが重要です。これにより、次の派遣先の選択や、今後の学習計画の立案に活かすことができます。スキルマップの作成やポートフォリオの管理など、具体的な方法で自己の成長を可視化することが推奨されます。
キャリアパスの設計
応援ナースとしての経験を、将来のキャリアにどのように活かしていくか、明確なビジョンを持つことが重要です。専門看護師や認定看護師などの資格取得を目指す場合は、計画的な準備が必要となります。
これらのスキルと心構えは、一朝一夕に身につくものではありません。日々の実践と振り返りを通じて、継続的に向上させていくことが大切です。次のセクションでは、応援ナースの1日のスケジュールについて詳しく見ていきましょう。
応援ナースの1日のスケジュール

応援ナースの1日は、通常の看護師と同様の基本的な業務フローに加え、新しい環境での効率的な業務遂行が求められます。ここでは、日勤と夜勤の典型的なスケジュールを詳しく解説し、スムーズな業務遂行のためのポイントをお伝えします。
日勤帯のスケジュール
日勤帯は病棟の中心的な時間帯であり、多くの診療や処置が行われます。特に応援ナースは、効率的な時間管理が重要となります。
始業前の準備
出勤は始業時刻の15分前が推奨されます。この時間を利用して、その日の担当患者さんの情報を確認し、必要な物品の場所や緊急連絡先など、基本的な情報の再確認を行います。また、使用する医療機器の作動確認も必須です。
朝の申し送り
8時30分頃からの申し送りでは、特に重要な情報を確実に把握することが求められます。夜勤帯からの変化や注意点を明確に理解し、必要に応じてメモを取ることで、確実な情報共有を行います。
午前中の業務flow
午前中は特に多くの業務が集中する時間帯となります。
モーニングケア
バイタルサインの測定や配薬、清拭などの基本的なケアを行います。応援ナースの場合、各施設での手順の違いに特に注意を払う必要があります。患者さんの状態確認と同時に、医師の回診に備えた準備も進めます。
医師の回診対応
回診時は患者さんの状態を簡潔に報告できるよう、事前に情報を整理しておくことが重要です。特に注意が必要な症状や、新たに発生した問題点などを優先的に報告できる準備をしておきます。
午後の業務展開
午後は午前中に比べてややペースが落ち着きますが、計画的な業務遂行が重要です。
検査・処置への対応
予定されている検査や処置の準備と実施を行います。応援ナースの場合、検査室の場所や搬送ルートの確認、必要物品の準備など、事前の確認が特に重要となります。
記録と報告
看護記録の作成は、できるだけリアルタイムで行うことを心がけます。特に応援ナースは、その施設の記録様式に沿った正確な記載が求められます。
夜勤帯のスケジュール
夜勤は16時30分頃から始まり、翌朝8時30分頃までの長時間勤務となります。
夜勤の準備
夜勤開始前の十分な休息確保が重要です。また、夜間の緊急時対応に備えて、救急カートの場所や緊急連絡網の確認も必須となります。
夜間の患者対応
夜間の急変や緊急入院にも対応できるよう、常に準備を整えておく必要があります。特に応援ナースは、夜間の指示系統や連絡方法を事前に確認しておくことが重要です。
効率的な業務遂行のポイント
応援ナースとして効率的に業務を行うためには、いくつかの重要なポイントがあります。
情報管理の工夫
必要な情報を常に携帯できるよう、ポケットサイズのメモ帳を活用します。特に重要な指示内容や確認事項を記載し、随時参照できるようにしておきます。
タイムマネジメント
優先順位を明確にし、時間配分を意識した業務遂行を心がけます。特に繁忙時は、他のスタッフとの連携を密にし、効率的な業務分担を行うことが重要です。
これらの基本的なスケジュールを理解し、各施設の特性に合わせて柔軟に対応することで、スムーズな業務遂行が可能となります。次のセクションでは、実践的な職場選びのポイントについて詳しく見ていきましょう。
実践的な職場選びのポイント

応援ナースとして充実したキャリアを築くためには、自分に合った職場を選ぶことが重要です。ここでは、職場選びの具体的な基準や、契約前の確認事項など、実践的なポイントを詳しく解説していきます。
施設選びの基本的な基準
医療機関の選択は、将来のキャリアや日々の業務に大きく影響します。慎重な検討が必要です。
地理的条件の検討
通勤時間や交通手段は重要な検討事項です。特に夜勤がある場合は、深夜の交通手段の確保や、緊急時の対応なども考慮に入れる必要があります。また、宿泊を伴う場合は、宿泊施設の場所や環境なども重要な判断材料となります。
施設の規模と特徴
大学病院や総合病院、専門病院など、施設の特性によって業務内容は大きく異なります。自身のキャリアプランや興味のある分野に合わせて、適切な施設を選択することが重要です。特に専門性の高い治療を行う施設では、より詳細な経験要件が求められる場合があります。
勤務条件の詳細確認
契約前には、具体的な勤務条件を細かく確認することが重要です。
勤務時間と休憩
実際の勤務時間や休憩時間、残業の可能性などを確認します。特に応援ナースの場合、通常の看護師とは異なる勤務体制が組まれることもあるため、詳細な確認が必要です。また、休憩時間の取得状況や、実際の業務終了時刻なども重要な確認ポイントとなります。
給与関連の詳細
基本給与に加えて、夜勤手当や休日手当、交通費の支給基準なども確認が必要です。また、給与の支払日や支払方法、社会保険の加入条件なども重要な確認事項となります。
職場環境の評価
実際の職場環境は、働きやすさに大きく影響します。
教育体制の確認
新しい環境での業務開始時のサポート体制は特に重要です。オリエンテーションの内容や期間、教育担当者の有無なども確認しておくと良いでしょう。また、継続的な学習機会の提供有無も、長期的なキャリア形成の観点から重要です。
職場の雰囲気
可能であれば、事前見学や短時間の職場体験を行うことをお勧めします。スタッフ間のコミュニケーションの様子や、業務の忙しさ、患者さんとの関わり方なども、重要な判断材料となります。
契約内容の確認
契約時には、細かな条件についても確実な確認が必要です。
契約期間と更新条件
契約期間や更新の可能性、更新時の条件変更の有無などを確認します。また、契約終了時の手続きや、次の派遣先への移行時期についても、事前に確認しておくことが重要です。
福利厚生の内容
各種保険の加入条件や、有給休暇の付与基準、健康診断の実施有無なども確認が必要です。また、職員食堂の利用や、更衣室・休憩室の環境なども、日々の業務に影響する重要な要素となります。
将来的なキャリア展望
職場選びは、将来のキャリアにも大きく影響します。
スキルアップの機会
研修制度の有無や、資格取得支援の制度、専門的なスキル習得の機会などを確認することは重要です。特に興味のある分野がある場合は、その分野での経験を積める可能性を確認しておくと良いでしょう。
キャリアパスの可能性
応援ナースとしての経験を、どのように将来のキャリアに活かせるかという視点も重要です。特定の専門分野でのキャリア形成や、管理職への道など、長期的なキャリアプランに沿った選択を心がけましょう。
これらのポイントを総合的に評価し、自分に最適な職場を選択することで、充実した応援ナース生活を送ることができます。次のセクションでは、応援ナースのキャリアパスについて詳しく見ていきましょう。
応援ナースのキャリアパス

応援ナースとしての経験は、看護師としてのキャリアを大きく広げる可能性を秘めています。ここでは、応援ナースを経験することで得られるキャリアの可能性や、具体的な成長プランについて詳しく解説していきます。
スキルアップの方法
応援ナースとして様々な医療機関で経験を積むことは、専門性の向上に大きく寄与します。
専門分野の確立
複数の医療機関での経験を通じて、自身の得意分野や興味のある専門領域を見つけることができます。
例えば、救急医療に強みを持つ施設での経験を重ねることで、救急看護のスペシャリストとしてのキャリアを築くことが可能です。また、がん専門病院での経験を活かして、がん看護専門看護師を目指すこともできます。
資格取得への道
様々な現場での経験は、専門看護師や認定看護師などの資格取得に向けた貴重な実践経験となります。特に、異なる医療機関での経験は、幅広い視野と応用力を養うことにつながります。
長期的なキャリア設計
応援ナースとしての経験を、将来のキャリアにどのように活かすかという視点も重要です。
マネジメント職への展開
複数の医療機関での勤務経験は、組織運営やマネジメントの視点を養うのに最適です。様々な施設の運営方法や組織文化を学ぶことで、将来の看護管理者としての素養を身につけることができます。
教育者としての可能性
多様な経験を持つ応援ナースは、後進の育成者としても重要な役割を担うことができます。新人看護師の指導や、実習生の教育など、教育的な立場でのキャリア展開も可能です。
専門性の追求
特定の分野での専門性を高めることで、より価値の高い応援ナースとしての道を築くことができます。
専門分野での実績作り
特定の診療科や治療法に特化した経験を積むことで、その分野のエキスパートとしての評価を得ることができます。例えば、透析看護や手術室看護など、専門性の高い分野での経験を重ねることで、より高度な案件を任されるようになります。
研究活動への参加
様々な医療機関での経験を活かして、看護研究や臨床研究に参加することも可能です。異なる施設での実践経験は、研究活動において貴重な知見となります。
キャリアアップの具体的戦略
計画的なキャリアアップを実現するためには、具体的な戦略が必要です。
段階的なスキル向上
基本的な看護スキルから専門的なスキルまで、段階的に経験を積んでいくことが重要です。初めは一般病棟での経験を積み、徐々に専門性の高い部署での経験を重ねていくという方法が効果的です。
ネットワークの構築
様々な医療機関での勤務経験は、幅広い人脈を築く機会となります。これらのネットワークは、将来のキャリア展開において貴重な資産となります。
このように、応援ナースとしての経験を活かしたキャリアパスには、多様な可能性が広がっています。次のセクションでは、実践的な事例を通じて、具体的な成功例を見ていきましょう。
実践事例集(ケーススタディ)

応援ナースとして活躍している方々の実際の経験から、成功のポイントと課題克服の方法を学んでいきましょう。ここでは、様々な背景を持つ看護師の方々の具体的な事例を通じて、応援ナースとしての効果的な働き方をご紹介します。
育児との両立を実現したAさんの事例
子育て中の看護師が直面する課題と、その解決方法を具体的に見ていきます。
背景と課題
小学生の子どもを持つAさん(35歳)は、常勤として働き続けることに限界を感じていました。夜勤や急な残業が多く、子どもの学校行事への参加も難しい状況でした。そこで、より柔軟な働き方を求めて応援ナースへの転向を決意しました。
具体的な取り組み
Aさんは週3日の日勤専従として、自宅から1時間以内の総合病院での勤務を選択しました。学校行事がある週は勤務を入れないよう調整し、長期休暇中は集中的に勤務することで、年収350万円程度を確保することに成功しています。
キャリアチェンジを果たしたBさんの例
専門性を高めながら、新たなキャリアを築いた事例です。
転換のきっかけ
一般病棟で7年間勤務していたBさん(32歳)は、より専門的なスキルを身につけたいと考えていました。しかし、一つの施設では経験できる症例に限りがあることに課題を感じていました。
専門性の向上プロセス
応援ナースとして、複数の救命救急センターでの勤務を経験。その後、救急看護認定看護師の資格を取得し、現在は高度な救急医療を必要とする現場で、より高い時給での勤務を実現しています。
地方在住のCさんによる都市部での短期集中勤務
地方在住でありながら、都市部での勤務を実現した事例です。
働き方の工夫
地方都市に在住するCさん(40歳)は、月の半分を都市部の大学病院で勤務し、残りを地元で過ごすというスタイルを確立しました。宿泊を伴う勤務となりますが、都市部での高い給与水準を活かすことで、月収45万円程度を実現しています。
効率的な生活設計
2週間の集中勤務と2週間の休息期間というサイクルを確立し、効率的な収入確保と充実したプライベートの両立を実現しています。宿泊費は病院負担となっており、実質的な収入増加にもつながっています。
シニア世代のDさんの活躍事例
豊富な経験を活かした、シニア世代ならではの働き方です。
経験を活かした選択
30年以上の看護経験を持つDさん(58歳)は、フルタイムでの勤務を続けることに体力的な不安を感じていました。応援ナースとして、自身の経験を活かせる分野に特化した勤務を選択することで、無理のない働き方を実現しています。
後進の育成との両立
豊富な経験を活かし、新人看護師の教育支援も行っています。短時間勤務ながら、時給は一般の看護師より高く設定され、年収300万円程度を維持しています。
複数施設を経験したEさんの成長記録
様々な医療機関での経験を通じた、スキルアップの事例です。
多様な経験による成長
急性期病院、療養型病院、クリニックなど、様々な形態の医療機関で勤務することで、幅広い看護スキルを習得。その経験を活かし、現在は高度な医療機関での応援ナースとして活躍しています。
キャリア形成の実際
3年間で10施設以上を経験し、それぞれの現場での学びを活かすことで、より高度な医療に対応できる看護師として成長。現在の時給は初期と比較して30%以上アップしています。
急性期病院に特化したFさんの専門化戦略
救急医療の現場で高い評価を得ている事例を紹介します。
キャリア形成の過程
5年間の一般病棟での経験を経て応援ナースとなったFさん(29歳)は、意図的に救命救急センターを持つ大規模病院での勤務を選択してきました。初期は一般病棟での応援から始め、徐々にICUや救急外来での経験を積み重ねていきました。
専門性向上の取り組み
休暇期間中はICLSやJPTECなどの専門資格の取得に励み、より高度な医療現場での需要に応えられる体制を整えています。その結果、現在では救急領域での応援ナースとして、時給4,500円以上での勤務を実現しています。
離職からの再復帰を果たしたGさんの事例
ブランクを経て看護師として復帰した事例です。
復帰までのプロセス
結婚・出産を機に5年間のブランクがあったGさん(36歳)は、いきなり常勤として復帰することに不安を感じていました。そこで、応援ナースとして、まずは比較的業務量の少ない療養型病院での勤務からスタートしました。
段階的なスキル回復
最初の3ヶ月は週2日からスタートし、徐々に勤務日数を増やしていきました。基本的な看護技術の復習に重点を置き、1年後には一般病棟での勤務も可能になりました。現在は週4日のペースで、月収30万円程度を安定的に得られるようになっています。
地域医療に貢献するHさんの活動
医療過疎地域での応援ナース活動の事例です。
活動の背景
都市部での10年以上の経験を持つHさん(45歳)は、地域医療の重要性を強く感じ、あえて医療過疎地域での応援ナース活動を選択しました。
具体的な貢献
月の半分を過疎地域の診療所で、残りを地域の中核病院で勤務するというスタイルを確立。診療所では看護師が1名という環境もあり、その経験と判断力は地域医療に大きく貢献しています。交通費と宿泊費が全額支給され、月収としては45万円程度を実現しています。
これらの多様な事例から、応援ナースとしての働き方には様々な可能性があることがわかります。それぞれの目標や生活スタイルに合わせて、最適な働き方を選択することが可能です。次のセクションでは、よくある課題とその解決策について詳しく見ていきましょう。
トラブル対応・解決策

応援ナースとして働く中で直面する可能性のある様々なトラブルとその解決策について解説します。事前に対策を知っておくことで、より円滑な業務遂行が可能となります。
職場での人間関係のトラブル
短期間での勤務となる応援ナースは、人間関係の構築に苦労することがあります。
コミュニケーション不足への対応
新しい環境での意思疎通の難しさは、多くの応援ナースが経験する課題です。特に申し送りや報告の場面では、施設ごとの習慣の違いが影響することがあります。このような場合は、積極的に質問をする姿勢を持ちつつ、謙虚な態度で臨むことが重要です。
チーム内での立ち位置
常勤スタッフとの関係構築には、慎重なアプローチが必要です。応援ナースとしての経験や知識を活かしつつ、その施設のやり方を尊重する姿勢を示すことで、円滑な関係を築くことができます。
業務上のトラブル対応
実際の業務遂行における課題とその解決方法です。
医療機器の操作
施設によって使用する医療機器のメーカーや型番が異なることがあります。事前に機器の基本的な操作方法を確認し、不安がある場合は躊躇せずに指導を仰ぐことが重要です。
記録システムの違い
電子カルテのシステムは施設ごとに異なることが多く、戸惑いの原因となります。早めに到着して操作方法を確認したり、マニュアルを参照したりすることで、スムーズな対応が可能となります。
労務関係のトラブル
契約や勤務条件に関する問題への対処方法です。
勤務時間の調整
予定されていた勤務時間と実際の業務量にギャップがある場合は、早めに派遣元や現場の責任者に相談することが重要です。状況を適切に報告し、必要に応じて勤務調整を依頼することで、過度な負担を防ぐことができます。
契約内容の確認
契約内容と実際の業務内容に違いがある場合は、直ちに派遣元に報告することが必要です。事前の確認と記録を残しておくことで、スムーズな解決につながります。
これらの対応策を知っておくことで、トラブルを未然に防ぎ、また発生した場合も適切に対処することができます。次のセクションでは、法的知識と権利について詳しく見ていきましょう。
法的知識と権利

応援ナースとして働く上で、自身の権利を守り、安全に業務を遂行するためには、関連する法律や規則についての理解が欠かせません。ここでは、特に重要な法的知識と権利について解説します。
労働法規の基礎知識
応援ナースにも、一般の労働者と同様の権利が保障されています。
労働基準法の適用
労働時間や休憩時間、時間外労働の規定など、労働基準法の基本的な保護規定は応援ナースにも適用されます。一日の労働時間は原則として8時間以内とされ、これを超える場合は割増賃金の支払いが必要となります。
労働契約法の重要性
雇用条件の明示や、不当な労働条件の変更の禁止など、労働契約に関する基本的なルールを定めています。契約内容の変更がある場合は、必ず書面での合意が必要となります。
社会保険と労働保険
応援ナースの勤務形態に応じた、適切な保険加入が必要です。
健康保険と年金
一定以上の勤務時間がある場合は、社会保険への加入が必要となります。派遣元の企業を通じての加入となるケースが一般的です。未加入の場合は、国民健康保険や国民年金への個人での加入が必要となります。
労災保険の適用
業務上の事故や通勤途中の事故などは、労災保険の対象となります。応援ナースの場合も、派遣先での業務中の事故は労災保険でカバーされます。
守秘義務と個人情報保護
医療従事者として特に重要な法的責任です。
患者情報の取り扱い
個人情報保護法と医療法に基づき、患者の個人情報を適切に管理する必要があります。施設が変わっても、以前の勤務先での患者情報の守秘義務は継続します。
SNSの利用と注意点
業務に関する情報をSNSに投稿することは、重大な守秘義務違反となる可能性があります。プライベートのSNS利用においても、医療従事者としての自覚を持った行動が求められます。
これらの法的知識を理解し、適切に権利を行使することで、安全で充実した応援ナース生活を送ることができます。次のセクションでは、よくある質問とその回答について詳しく見ていきましょう。
看護師さんからのQ&A「おしえてカンゴさん!」

応援ナースとして働くことを検討している看護師さんから寄せられる疑問や不安について、経験豊富なカンゴさんが分かりやすくお答えします。実践的なアドバイスと共に、具体的な解決策をご紹介します。
応援ナースの基礎知識
よくある基本的な疑問についてお答えします。
応援ナースになるために必要な経験は?
「一般的には3年以上の臨床経験が求められます。ただし、診療科や施設によって要件は異なりますので、より専門性の高い部署では5年以上の経験が必要となることもあります。
特に救急や ICU などの急性期部門では、同様の部署での経験が重視されます。まずは基本的な看護スキルを確実に身につけることをお勧めします。」
収入面での不安はありませんか?
「応援ナースの給与は一般的に高めに設定されています。日勤で時給2,500円から3,500円、夜勤では3,000円から4,500円程度が一般的です。
また、交通費や宿泊費が別途支給されるケースも多く、フルタイムで働いた場合の月収は40万円以上も可能です。ただし、勤務日数によって収入は変動しますので、計画的な勤務調整が重要です。」
実務に関する質問
現場での具体的な不安についてお答えします。
新しい環境への適応は大変ですか?
「確かに環境の変化への対応は課題となりますが、事前の準備で大きく改善できます。赴任前に施設の概要や使用する医療機器の特徴を確認したり、電子カルテのシステムについて情報収集したりすることをお勧めします。
また、多くの施設では初日にオリエンテーションの時間を設けており、基本的な情報を学ぶことができます。」
夜勤の対応は可能ですか?
「夜勤への対応は可能です。むしろ、夜勤専従として働く応援ナースも多く、時給も割増になるためメリットは大きいです。
ただし、施設ごとの夜勤体制や緊急時の対応方法は異なりますので、事前の確認が重要です。また、体調管理の面から、連続夜勤の回数には注意が必要です。」
キャリアに関する相談
将来を見据えた質問についてお答えします。
スキルアップの機会はありますか?
「応援ナースとして様々な施設で働くことは、それ自体が大きなスキルアップの機会となります。異なる医療機器や治療法に触れることで、幅広い経験を積むことができます。
また、多くの派遣会社では研修制度を設けており、専門的なスキルを学ぶ機会も提供されています。積極的に新しい環境に挑戦することで、着実にスキルアップを図ることができます。」
正社員への転換は可能ですか?
「もちろん可能です。実際に、応援ナースとして勤務した施設に正社員として採用されるケースも少なくありません。
様々な施設で経験を積んだ後、気に入った環境が見つかれば、正社員としての採用を相談することができます。その際、応援ナースとしての多様な経験は、大きなアピールポイントとなります。」
これらの質問と回答が、応援ナースとしての一歩を踏み出す際の参考になれば幸いです。次のセクションでは、本記事のまとめに入ります。
まとめ
応援ナースは、高収入と柔軟な働き方を実現できる魅力的なキャリア選択肢です。基本的な臨床経験を活かしながら、自分のペースで働き方を選択できる点が大きな特徴となっています。様々な医療現場での経験を通じて、専門性を高めながらキャリアアップを目指すことも可能です。
さらに詳しい情報や、実際の求人情報をお探しの方は、看護師専門のキャリア支援サイト【ナースの森】をご覧ください。経験豊富なキャリアアドバイザーが、あなたの理想の働き方実現をサポートいたします。